

L’ovodonazione – o fecondazione eterologa - consente alle donne che non possono avere figli di avere la possibilità di iniziare una gestazione attraverso la donazione di ovuli di una donatrice o il seme di un donatore, qualora il problema di fertilità riguardi anche il partner, avendo la possibilità di ricorrere alla banca del seme IVI.
Questo trattamento di riproduzione assistita offre l’opportunità di ottenere una gravidanza per donne che altrimenti non potrebbero. Nell’ovodonazione si realizza una FIV (fecondazione in vitro) con gli ovuli ottenuti da una donatrice.
Perfect Match 360º
IVI mette a disposizione dei suoi pazienti il Perfect Match 360°, un sistema innovativo che permette l’assegnazione della donatrice più adatta, secondo criteri fenotipici (caratteristiche fisiche come l’etnia, il colore degli occhi e dei capelli, l’altezza e la corporatura, il gruppo sanguigno…), biometrici (studio della somiglianza facciale) e un’analisi genetica completa (individuazione di più di 600 malattie genetiche).
Il trattamento di ovodonazione è indicato nei seguenti casi:


*A seconda dell'indicazione medica o della pianificazione del ciclo di trasferimento dell'embrione potrebbe essere fatto in un ciclo successivo
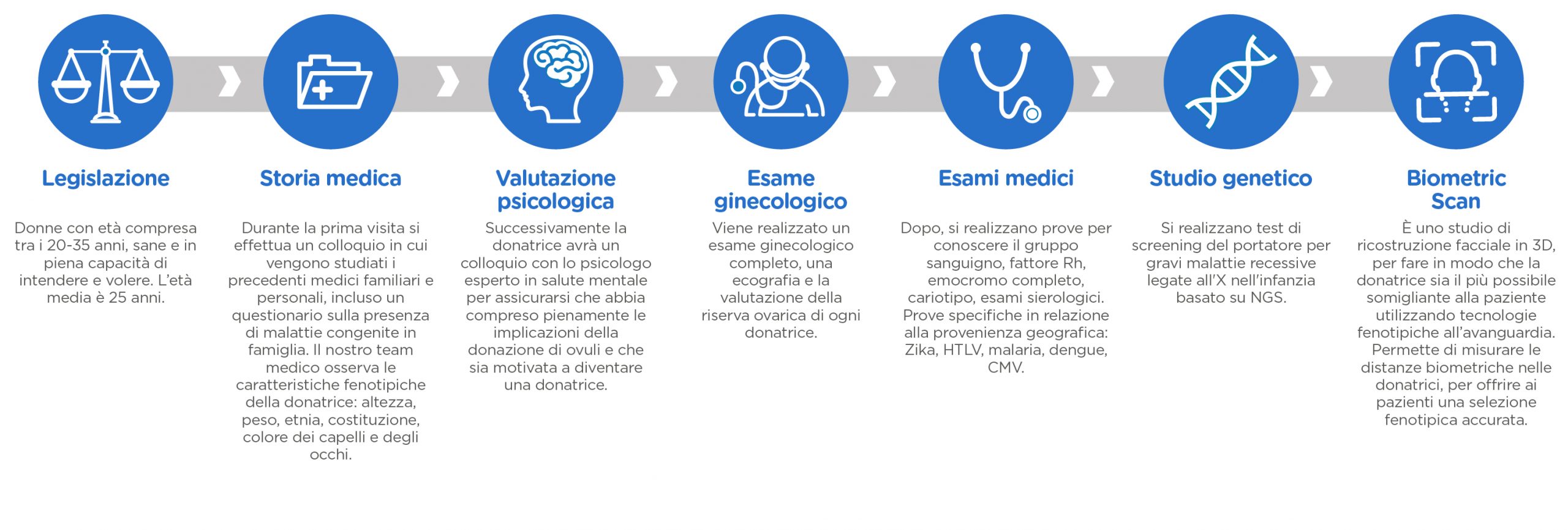

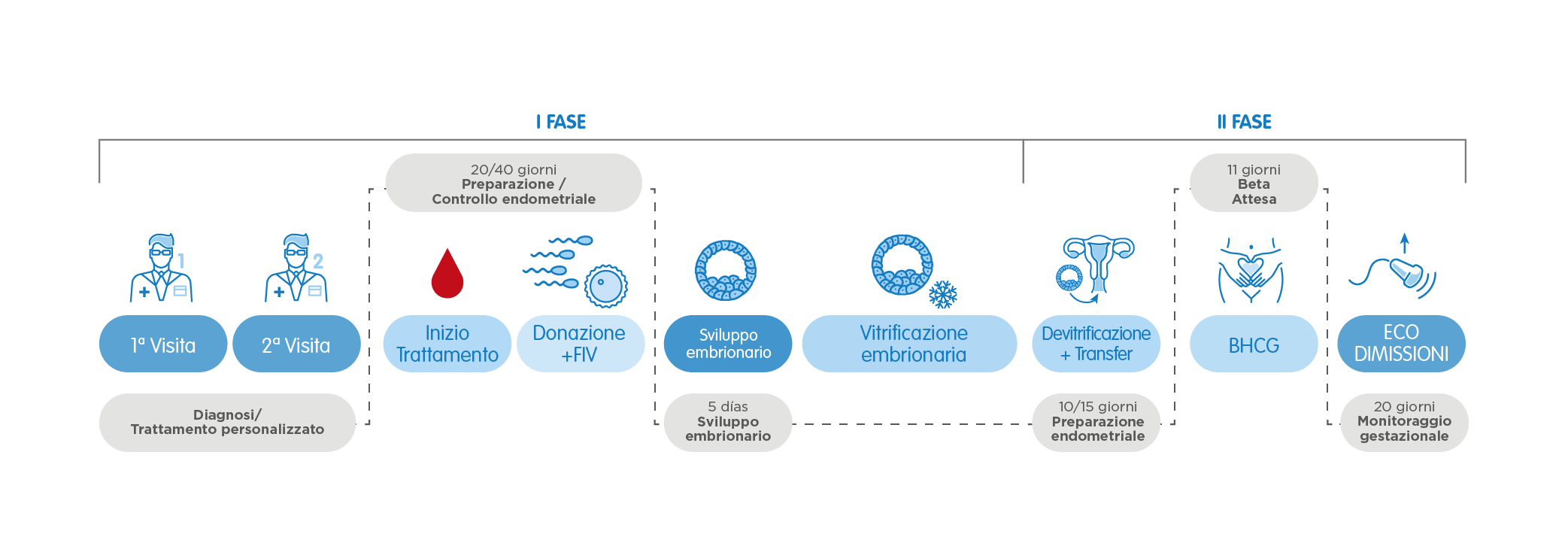

Durante la prima visita, dopo aver informato i pazienti della condizionalità della legge 40/2004 viene valutata la storia medica, così come i rapporti derivati da precedenti trattamenti di riproduzione assistita, se presenti. La paziente viene sottoposta a uno studio ginecologico esaustivo. Per l’uomo viene eseguita un'analisi del campione del seme, con la possibilità di congelarlo in modo da poterlo utilizzare nel momento del trattamento.

Durante il trattamento di donazione di ovuli, per ottimizzare l’assegnazione della donatrice più adeguata, IVI può contare sulla tecnologia Perfect Match 360, che include :
In questo modo, non saranno prese in considerazione solo le caratteristiche fisiche come il colore degli occhi, l'altezza e la compatibilità del gruppo sanguigno e RH. Inoltre, con la scansione biometrica IVI, viene presa in considerazione la somiglianza faccialemisurata da un programma per computer di somiglianza 3D. Con i risultati ottenuti, viene scelto il donatore con il più alto grado di somiglianza con il ricevente.

In laboratorio, si realizza la fecondazione dell'ovulo della donatrice con il campione di seme, che può provenire da un donatore o dalla coppia. Parallelamente, al paziente devono essere somministrati farmaci per 10 giorni per preparare l'utero e quindi massimizzare le possibilità di impianto dell'embrione. Questa preparazione dell'endometrio è guidata in ogni momento dal nostro staff, che, attraverso i risultati di ultrasuoni e esami del sangue, ne monitora la corretta evoluzione.
I nostri specialisti effettuano il trasferimento del miglior embrione, depositandolo all'interno dell'utero attraverso una cannula che consente l'accesso al luogo ideale per l'impianto. È una procedura indolore che viene eseguita senza anestesia. Lo stesso giorno, dopo aver riposato per alcuni minuti, la paziente può tornare alla sua vita quotidiana.
11 giorni dopo la data di trasferimento, la paziente attraverso un esame del sangue effettua il test di gravidanza. Se è positivo, dopo 20 giorni eseguiamo un'ecografia di controllo.

Puoi chiamarci al nostro numero gratuito 800 088 247
Le settimane di gestazione, sia in gravidanza naturale che in Riproduzione Assistita, vengono conteggiate dalla data di inizio dell’ultima mestruazione, con la probabile data del parto circa 40 settimane dopo. Sebbene l’ultimo periodo sia stato causato da un trattamento ormonale con contraccettivi, è anche conteggiato come data di inizio e può contare le settimane di gravidanza da quel giorno.
Un’altra opzione è quella di prendere il giorno del trasferimento dell’embrione come data di riferimento e aggiungere altre due settimane, che è approssimativamente il tempo trascorso tra la data dell’ultimo periodo e la fecondazione dell’ovocita e i primi giorni di sviluppo embrionale.
In generale, quando il donatore è già stato assegnato, la durata del trattamento può variare da un mese e mezzo a due mesi. È importante ricordare che è necessario eseguire tutti i test medici e attendere i risultati, e, una volta ottenuti, si confrontano con quelli del donatore per confermare che sia quello giusto.
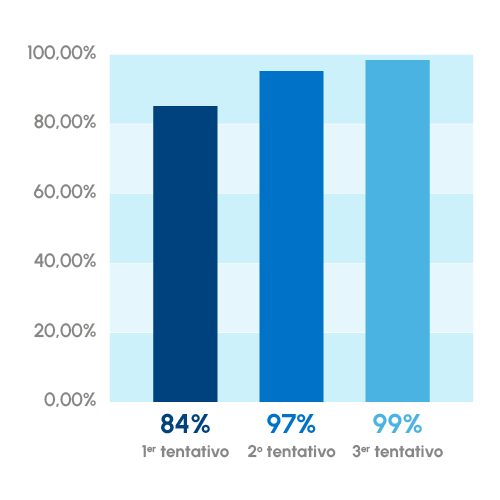
I trattamenti di donazione di ovociti sono procedure ad alte prestazioni in cui è possibile ottenere una gravidanza in circa il 60% dei casi e raggiungere tassi di gravidanza cumulativi del 100% con soli 3 tentativi. Le sue prestazioni non dipendono dall’età, quindi è considerato un’ottima alternativa per tutte quelle donne che non sono riuscite a ottenere una gravidanza con procedure convenzionali.
Il trattamento di ovodonazione ha un prezzo variabile in base al numero di blastocisti garantite e all’esigenza di fare o meno test genetici.
Il trattamento di Ovodonazione base con una blastocisti garantita ha un costo di 5,995 euro.


In Italia abbiamo 2 cliniche a Roma, 1 a Milano e 1 a Bari con i migliori specialisti e tecnologia all’avanguardia per aiutarti a realizzare il tuo sogno di essere madre.
Contatta la clinica IVI più vicina e chiedi informazioni senza impegno.



PRIMA VISITA RIMBORSATA
Se hai già fatto un percorso di PMA senza successo, ripartiamo insieme!
Prima visita rimborsata se inizi un trattamento.