
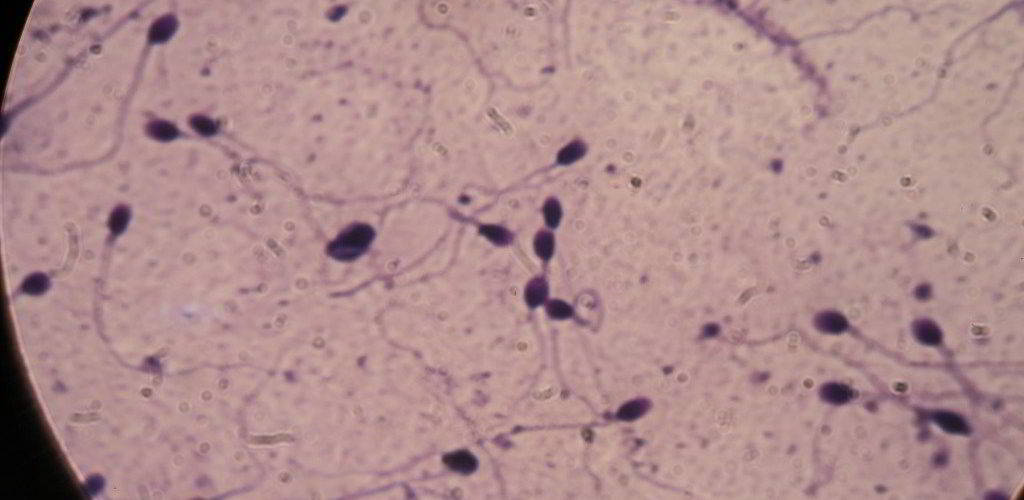
Le cause dell’infertilità, secondo recenti statistiche, si ripartiscono quasi in egual misura (30%) fra uomini e donne, mentre in un restante 20% dei casi le difficoltà di procreazione fanno riferimento ad una problema che coinvolge entrambi i membri della coppia. In un’elevata percentuale, inoltre, la difficoltà ad ottenere una gravidanza non è attribuibile ad una causa nota ed evidente (infertilità idiopatica). Per quanto concerne l’universo maschile, fra le principali problematiche correlate all’infertilità rientrano le anomalie che colpiscono gli spermatozoi. In questo ambito, una delle alterazioni più rilevanti dal punto di vista statistico è l’astenozoospermia. Si tratta si un’alterazione del seme maschile che comporta una ridotta motilità degli spermatozoi. Il termine di origine greca (“stenos” = forza e “speiro”= seminare) può essere tradotto letteralmente in “mancanza di forza nel seme”.
Da un punto di vista medico si può parlare di astenozoospermia se il numero di spermatozoi mobili nell’eiaculato è in proporzione inferiore al 42% o se gli spermatozoi dotati di buona velocità e che si muovono in maniera rettilinea siano inferiori al 30%.
Le diverse forme di astenzoospermia
Questa condizione può assumere diverse forme sulla base del diverso grado di motilità degli spermatozoi. Da questo punto di vista le difficoltà riproduttive saranno proporzionali alla gravità dell’alterazione. Gli spermatozoi, infatti, per fecondare gli ovociti devono compiere un percorso all’interno dell’apparato riproduttivo femminile fino ad arrivare alle tube di Falloppio. In assenza di un’adeguata velocità e motilità, soprattutto nei casi di astenozoospermia grave, questi non potranno completare il tragitto e, di conseguenza, raggiungere l’ovocita per fecondarlo.
Le cause dell’astenozoospermia
L’astenozoospermia può essere determinata da una pluralità di cause che, influenzando la spermatogenesi, possono produrre un processo di alterazione spermatico nei testicoli. In particolare, fra le cause più rilevanti possono rientrare:
- infiammazioni come orchiti o patologie come il varicocele;
- disturbi del sistema endocrino;
- alterazioni determinate da malformazioni congenite o da infezioni interessanti l’apparato urogenitale come clamidia o gonorrea;
- Trattamenti farmacologici e cure oncologiche, come la chemioterapia o la radioterapia, possono produrre un’alterazione della motilità degli spermatozoi e determinare in alcuni casi un’astenozoospermia moderata o grave;
- Stili di vita non adeguato come un consumo eccessivo di alcool o una cattiva alimentazione, infatti, possono produrre sensibili alterazioni a livello spermatico;
- anticorpi antispermatici che vengono prodotti soprattutto in seguito a traumi che colpiscono i testicoli, ad interventi chirurgici o per effetto di infezioni alla prostata;
- anomalie nella forma degli stessi (teratospermia) alterazioni nella componente liquida degli stessi (PH, fluidificazione o viscosità).
La diagnosi dell’astenozoospermia
Il primo campanello d’allarme che può indicare un’astenozoospermia grave o moderata è rappresentato dall’assenza di una gravidanza dopo 12 mesi di rapporti non protetti. In questa ipotesi, oltre a uno screening di eventuali altre cause che possano fare riferimento alla coppia, è opportuno sottoporsi ad uno spermiogramma. Si tratta di un esame finalizzato ad accertare il grado di vitalità degli spermatozoi e, di conseguenza, la qualità del liquido seminale. Questa indagine di laboratorio è finalizzata, infatti, ad individuare la percentuale di spermatozoi che presentano una motilità progressiva e di quelli che invece risultano immobili.
Il campione da esaminare deve essere raccolto dopo un periodo di astinenza sessuale che va da 2 a 7 giorni circa. L’esame è finalizzato a valutare le caratteristiche fisico-chimiche del liquido seminale ed in particolare l’aspetto, il volume e il PH. In seguito, viene eseguita un’indagine microscopica per valutarne la concentrazione e la motilità. I parametri ottenuti vengono in seguito confrontati con quelli indicati dall’Organizzazione Mondiale della Sanità. Secondo queste indicazioni un liquido seminale “normale” deve contenere un numero di spermatozoi mobili almeno pari al 42%.
Le cure per l’astenozoospermia
L’astenozoospermia è un’alterazione che può essere determinata, come abbiamo visto, da una pluralità di cause diverse e, di conseguenza, non esiste una singola cura adeguata alle varie forme che questa può assumere. Il primo step per una corretta diagnosi medica è individuare l’origine di questa patologia ed intervenire, ove sia possibile, per farvi fronte. Ad esempio, nel caso di orchite in genere si procede alla somministrazione di antibiotici o cortisonici, mentre nell’ipotesi di varicocele l’astenozoospermia può essere risolta attraverso un intervento chirurgico. Questa patologia, però, può derivare da cause sconosciute o comunque non rilevate. In questa ipotesi, non infrequente, definita come astenozoospermia idiopatica, gli studiosi hanno individuata una potenziale cura nella somministrazione di dosi combinate di arginina e coenzima Q10. Nei casi più lievi di astenozoospermia si ritiene che anche l’adattamento ad uno stile di vita più salutare possa comportare un importante miglioramento della motilità spermatica.
L’effetto sulla fertilità e la fecondazione assistita
Se nei casi più lievi o moderati di astenozoospermia è possibile adottare cure che consentano un miglioramento della motilità spermatica e che, di conseguenza, producano effetti positivi sulla fertilità, nelle ipotesi più gravi è molto difficile recuperare naturalmente la capacità di fecondazione. In queste ipotesi è possibile, comunque, coronare il proprio sogno di paternità facendo ricorso alla fecondazione assistita. Prima di scegliere il percorso di PMA più adeguato è necessario sottoporsi a un’indagine di laboratorio come lo spermiogramma che consenta di accertare la condizione di motilità degli spermatozoi. In base al grado di astenozoospermia, rilevato sulla base di questi esami, è possibile scegliere il trattamento più idoneo per raggiungere una gravidanza.
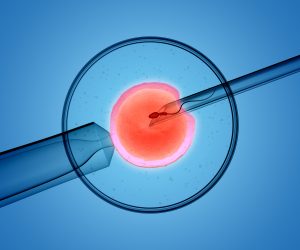
L’ICSI
Nei casi più gravi di astenozoospermia il percorso di fecondazione assistita più adeguato consiste nell’iniezione intracitoplasmatica di spermatozoi (ICSI). Si tratta di una tecnica di PMA di secondo livello particolarmente adatta nell’ipotesi di presenza di un fattore maschile severo in quanto fornisce la possibilità di ottenere una fecondazione con un solo spermatozoo per ogni ovocita. Questa procedura consente l’unione diretta fra l’ovulo e lo spermatozoo attraverso una piccola cannula mediante che permette di agevolare la fecondazione: l’embrione ottenuto, dopo esser maturato in laboratorio per circa 5 giorni, viene trasferito nell’utero materno. L’iniezione intracitoplasmatica, in particolare, consente di ottimizzare la quantità di spermatozoi efficienti e permette attraverso una scelta mirata di raggiungere una fecondazione che altrimenti sarebbe molto improbabile. Inoltre, qualora si desiderino ulteriori gravidanze in futuro, una volta eseguito il transfer embrionale, è possibile procedere alla vitrificazione degli embrioni restanti di buona qualità per consentire un ulteriore trasferimento senza necessità di procedere ad un altro ciclo di ICSI e a una nuova biopsia testicolare.
La nostra esperienza per la realizzazione dei vostri sogni
IVI è la realtà leader a livello mondiale nella procreazione assistita e vanta un’esperienza pluridecennale in questo settore. I risultati sono la testimonianza di questo primato. Nel 2016 su 12.876 trattamenti di FIV-ICSI sono state raggiunte ben 2.847 gravidanze. In generale nove coppie su dieci che si rivolgono ai nostri medici e specialisti riescono a realizzare il proprio sogno di genitorialità. In quasi trenta anni IVI ha aiutato a nascere ben 160.000 bambini. Un successo che porta ogni anno più di 5.000 coppie provenienti da oltre 80 paesi a rivolgersi alle nostre strutture. Il nostro impegno in questo settore, recentemente, si è ancora rafforzato grazie alla fusione con l’americana RMANJ che ha permesso ad IVI di diventare il più grande gruppo di riproduzione assistita al mondo con oltre 70 cliniche in 13 paesi.



Non è più possibile commentare.